Aggregatibacter actinomycetemcomitans adalah bakteri yang termasuk dalam famili Pasteurellaceae dan merupakan bagian dari kelompok mikroorganisme yang tumbuh lambat yang disebut (HACEK). Ini bukan satu-satunya spesies dari genus ini tetapi ini adalah salah satu yang paling penting. Dahulu mikroorganisme ini diklasifikasikan sebagai Actinobacillus.
Bakteri ini, seperti spesies A. aphrophilus, hadir dalam mikrobiota mulut manusia dan primata dan telah dikaitkan dengan proses infeksi yang serius dan berulang di rongga mulut, seperti periodontitis agresif atau kronis.
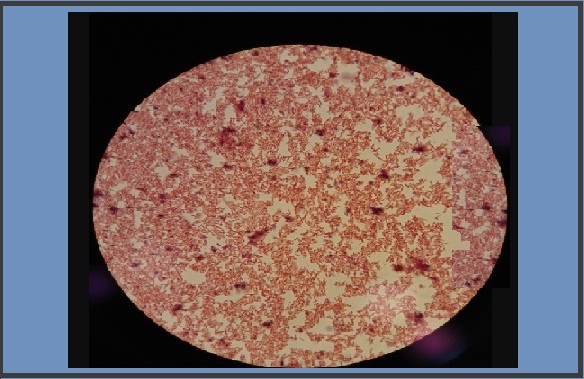
Tampilan mikroskopis pewarnaan Gram Aggregatibacter actinomycetemcomitans Sumber: FisicaGramNegative [CC BY-SA 4.0 (https://creativecommons.org/licenses/by-sa/4.0)]
Namun, ia juga terlibat dalam infeksi ekstra-oral, di antaranya kita dapat menyebutkan: endokarditis, bakteremia, infeksi luka, abses subphrenic, abses otak, osteomielitis mandibula, dan lain-lain.
Sebagian besar infeksi ekstra-oral disebabkan oleh invasi mikroorganisme dari rongga mulut ke bagian dalam. Hal ini terjadi karena destruksi progresif yang disebabkan oleh mikroorganisme ini pada jaringan yang membentuk insersi dan pelindung periodonsium, yang menghasilkan infeksi secara berdekatan.
Untungnya, sebagian besar waktu bakteri ini rentan terhadap tetrasiklin dan antibiotik lainnya. Namun, strain yang resisten terhadap tetrasiklin telah dilaporkan, karena adanya plasmid tetB.
Indeks artikel
Sejarah
Klinger, pada tahun 1912, mengisolasi mikroorganisme ini untuk pertama kalinya, yang disebut Bacterium actinomycetum comitans.Pada tahun 1921 namanya dikurangi menjadi Bacterium comitans oleh Lieske.
Delapan tahun kemudian, nama itu diubah lagi, tetapi kali ini oleh Topley dan Wilson yang menamakannya Actinobacillus actinomycetemcomitans . Pada tahun 1985 Potts mengklasifikasikannya kembali ke genus Haemophilus ( H. actinomycetemcomitans) .
Selanjutnya, berkat studi DNA yang dilakukan pada tahun 2006 oleh Neils dan Mogens, genus baru yang disebut Aggregatibacter diciptakan , di mana mikroorganisme ini dimasukkan dan mereka menamakannya Aggregatibacter actinomycetemcomitans, menjadi nama saat ini.
Demikian pula, bakteri lain yang sebelumnya berada dalam genus Haemophilus, seperti: Haemophilus aphrophilus, H. paraphrophilus dan H. segnis, direklasifikasi dan dimasukkan ke dalam genus baru ini, karena kesamaan genetiknya.
Jika kita merinci nama spesies actinomycetemcomitans, kita dapat melihat bahwa itu adalah kombinasi kata.
Istilah actes berarti sinar, mengacu pada bentuk bintang yang ditunjukkan oleh koloni mikroorganisme ini pada agar-agar.
Kata mycetes berarti jamur. Istilah ini dimasukkan karena actinomycetes sebelumnya dianggap jamur.
Akhirnya, kata comitans berarti ‘umum’, mengungkapkan hubungan intim antara Actinobacillus dan Actinomycetem, terkadang menyebabkan infeksi sendi.
Taksonomi
Kingdom: Bakteri
Filum: Proteobacteria
Kelas: Gammaproteobacteria
Pesanan: Pasteurellales
Keluarga: Pasteurellaceae
Genus: Aggregatibacter
Spesies: actinomycetemcomitans.
Karakteristik umum
Ada 5 serotipe yang terdefinisi dengan baik dari mikroorganisme ini. Ini ditunjuk oleh huruf a, b, c, d dan e sesuai dengan komposisi antigen O.
Ada serotipe lain yang belum bisa diketik. Serotipe (b) dikenal sebagai lesi periodontitis agresif yang paling ganas dan paling sering diisolasi pada individu dari Amerika Serikat, Finlandia, dan Brasil.
Sedangkan serotipe yang paling sering kedua adalah (c), yang banyak ditemukan terutama pada pasien dari China, Jepang, Thailand dan Korea. Serotipe ini telah diisolasi lebih sering pada lesi ekstra-oral.
Faktor virulensi
Faktor virulensi dapat dibagi menjadi unsur-unsur yang mempengaruhi kolonisasi, yang memodifikasi respon imun, yang mendorong destruksi dan invasi jaringan, dan yang menghambat perbaikan jaringan.
Faktor-faktor yang merangsang kolonisasi
Produksi bahan ekstraseluler amorf yang bersifat protein, bersama dengan kapasitas adhesi yang diberikan oleh fimbriaenya dan produksi adhesin yang dilepaskan dalam vesikelnya, memainkan peran mendasar dalam pembentukan biofilm (biofilm) dan oleh karena itu kolonisasi.
Itulah sebabnya mikroorganisme ini mampu menempel kuat pada permukaan tertentu, seperti: kaca, plastik dan hidroksiapatit, serta di antara mereka sendiri.
Faktor yang melemahkan respon imun
Faktor virulensi utamanya diwakili oleh hiperproduksi leukotoksin, disimpan dan dilepaskan oleh vesikel sitoplasma. Seperti namanya, leukotoxin menunjukkan aktivitas sitotoksik yang tinggi pada leukosit (sel polimorfonuklear dan makrofag).
Khususnya, vesikel juga melepaskan endotoksin dan bakteriosin. Endotoksin merangsang produksi sitokin pro-inflamasi, sementara bakteriosin bekerja dengan menghambat pertumbuhan bakteri lain, menciptakan ketidakseimbangan mikrobiota oral yang menguntungkan mereka.
Mirip dengan leukotoxin adalah cytolethal stretching toxin, atau disebut juga cytoskeletal stretching cytotoxin (CDT).
Eksotoksin ini memiliki kemampuan untuk memblokir pertumbuhan, mendistorsi morfologi, dan menghambat berfungsinya limfosit CD4. Mungkin juga mengaktifkan proses apoptosis (kematian sel terprogram) dari sel-sel ini. Dengan cara ini respon imun melemah.
Respon imun juga dipengaruhi karena penghambatan proses opsonisasi, karena fraksi Fc antibodi tertarik oleh protein tertentu yang terletak di dinding sel mikroorganisme.
Serikat pekerja ini mencegah komplemen dari melakukan tugasnya. Selain itu ada penghambatan dalam sintesis antibodi IgM dan IgG.
Akhirnya, bakteri ini juga menghasilkan zat yang menghambat daya tarik kemotaksis leukosit, terutama sel polimorfonuklear, serta mencegah produksi hidrogen peroksida dalam sel yang sama.
Faktor-faktor yang merangsang destruksi dan invasi jaringan
Kapasitas penghancuran dan invasi jaringan yang dimiliki mikroorganisme ini terutama disebabkan oleh produksi epiteliotoksin, kolagenase, dan protein yang disebut GROE1.
Yang pertama menghancurkan sambungan antar sel pada tingkat hemidesmosom, yang terakhir menghancurkan jaringan ikat periodonsium dan yang ketiga memiliki aktivitas osteolitik (penghancuran tulang).
Lebih buruk lagi, keberadaan lipopolisakarida (LPS) di dinding sel Anda (endotoksin) tidak dapat diabaikan.
LPS bertindak sebagai stimulan untuk produksi interleukin 1 (IL-1B), tumor necrosis factor alpha (TNF-α), di antara mediator inflamasi lainnya, selain mempromosikan resorpsi tulang.
Di sisi lain, perlu dicatat bahwa ada indikasi bahwa bakteri ini dapat hidup dan berkembang biak secara intraseluler, terutama di dalam sel epitel.
Invasi sel terjadi di situs tertentu, seperti jaringan ikat, tulang alveolar, ruang intraseluler, antara lain.
Penghambatan perbaikan jaringan yang rusak
Selain semua yang disebutkan di atas, bakteri ini juga menghasilkan sitotoksin lain yang menunda pembaruan jaringan yang rusak, dengan menghancurkan fibroblas, menghasilkan kekacauan yang sebenarnya.
Morfologi
mikroskopis
Ini adalah coccobacillus Gram negatif yang tidak memiliki flagela, oleh karena itu tidak bergerak. Itu tidak membentuk spora tetapi memiliki kapsul dan fimbriae. Setiap bakteri memiliki lebar sekitar 0,3-0,5 m dan panjang 0,6-1,4 m.
Dalam Gram, pleomorfisme tertentu dapat diamati, yaitu, beberapa individu lebih memanjang (coccobacilli) dan yang lain lebih pendek (coccoid), bentuk coccobacillary mendominasi yang coctaceous ketika Gram berasal dari media kultur.
Sementara bentuk cocaceous mendominasi ketika berasal dari sampel langsung, mereka didistribusikan secara tunggal, berpasangan atau membentuk rumpun atau kelompok.
Makroskopik
Aggregatibacter actinomycetemcomitans berkembang di koloni transparan, kasar dengan bentuk bulat dan tepi bergerigi halus.
Secara patognomonik, di tengahnya, sebuah sosok berbentuk bintang dengan kepadatan lebih besar diamati . Karakteristik ini terlihat terutama pada kultur yang memiliki inkubasi yang lama.
Angka ini diyakini terbentuk dengan adanya fimbriae. Karakteristik penting lainnya adalah koloni melekat kuat pada agar-agar, sehingga sulit dihilangkan.
Habitat
Mikroorganisme ini hidup di rongga mulut sebagai mikrobiota lokal. Selama berada dalam keseimbangan dengan sisa mikroorganisme tidak menyebabkan masalah, tetapi peningkatan populasi dapat memulai penghancuran periodonsium.
Budaya
Ini adalah mikroorganisme anaerob fakultatif, ditandai dengan menjadi capnophilic, yaitu, dengan adanya oksigen membutuhkan lingkungan dengan 5-10% CO 2 untuk dibudidayakan. Ia juga tumbuh dalam kondisi anaerobiosis yang ketat.
Pertumbuhannya dalam media kultur lambat, oleh karena itu, koloni yang terdefinisi dengan baik akan diamati pada media padat setelah 48 hingga 72 jam inkubasi. Tumbuh pada suhu 37 ° C.
Mikroorganisme ini menjadi Gram negatif tidak tumbuh pada agar MacConkey. Bakteri ini membutuhkan nutrisi tertentu yang disediakan oleh media kultur trypticase soy, horse serum, bacitracin dan vancomycin (TSBV).
Menambahkan ekstrak ragi atau sistein ke media dapat lebih meningkatkan pemulihan Anda.
Agar Müeller Hinton tanpa aditif digunakan untuk melakukan uji kepekaan antibiotik.
Patogeni
Mikroorganisme ini merupakan patogen oportunistik. Ketika kondisinya benar, ia berperilaku seperti bakteri yang sangat mematikan, yang dapat menyebabkan kerusakan serius dan bahkan dapat menyebabkan kematian.
Diketahui bahwa itu memulai proses penghancuran jaringan yang membentuk periodonsium.
Untuk alasan ini, A. actinomycetemcomitans dianggap sebagai periodontopatogen bersama dengan bakteri lain, seperti: Phorphyromonas gingivalis, Fusobacterium nucleatum, Prevotella intermedia, Treponema denticola, Prevotella nigrescens, Tannerella forsythensis, Campylobacter rectus dan Peptoestreptococus, antara lain.
Beberapa penelitian telah mengungkapkan adanya beberapa patogen bersama-sama pada penyakit periodontal. Kehadiran A. actinomycetemcomitans bersama dengan Phorphyromonas gingivalis adalah prognosis yang buruk .
Penghancuran jaringan berlangsung dengan cepat, dan dapat menyebabkan lesi penting yang berdekatan, seperti: abses otak, abses hati, glomerulonefritis, infeksi pleuropulmoner, limfadenitis serviks, di antara kondisi lainnya.
Dapat mencapai darah dan menyebabkan endokarditis, bakteremia, artritis septik, endoftalmitis, abses epidural dan infeksi pada rongga intra-abdomen (abses subphrenic).
Kasus endokarditis dikaitkan dengan adanya malformasi atau kondisi sebelumnya pada pasien, seperti adanya penyakit katup jantung atau katup prostetik. Di sisi lain, bakteri ini meningkatkan risiko serangan jantung, karena mengentalkan plak ateromatosa di arteri koroner.
Perlakuan
Pada penderita periodontitis, kumur dengan klorheksidin 0,12 – 0,2% dapat digunakan sebagai pengobatan lokal (rongga mulut), 2 kali sehari selama 10-14 hari.
Dalam perawatan periodontitis, penting untuk melakukan penskalaan supragingiva dan subgingiva (masing-masing di atas dan di bawah gusi) dan juga pemolesan akar untuk menghaluskan permukaan, karena pada permukaan yang halus lebih sulit bagi karang gigi untuk mengumpulkan.
Namun, ini tidak cukup dan pengobatan sistemik dengan antibiotik seperti ciprofloxacin, metronidazol, amoksisilin atau tetrasiklin diperlukan.
Penggunaan kombinasi antimikroba dianjurkan untuk pemberantasan bakteri yang lebih efisien. Kombinasi amoksisilin dan metronidazol atau ciprofloxacin dengan metronidazol sangat berguna, tetapi tidak demikian halnya dengan metronidazol dengan doksisiklin, menurut beberapa penelitian yang dilakukan.
Strain ini umumnya menunjukkan resistensi terhadap penisilin, ampisilin, amikasin, dan makrolida.
Pencegahan
Untuk mencegah infeksi oleh mikroorganisme ini, dianjurkan untuk menjaga dan menjaga kesehatan mulut dengan baik. Untuk ini, perlu mengunjungi dokter gigi secara berkala dan menghilangkan plak dan karang gigi dengan sering dibersihkan.
Merokok adalah faktor yang mendukung penyakit periodontal, oleh karena itu harus dihindari.
Referensi
- Ramos D, Moromi H, Martínez E, Mendoza A. Aggregatibacter actinomycetemcomitans : Patogen penting dalam periodontitis. Odontol. Sanmarquina. 2010; 13 (2): 42-45. Tersedia di: Pengguna / Tim / Unduhan /
- Flor-Chávez M, Campos-Mancero O. Kerentanan antibiotik Aggregatibacter actinomycetemcomitans melalui uji difusi dan pengenceran. Seratus Matahari . 2017; 3 (2): 348-374. Tersedia di: Dialnet.com
- Raja M, Ummer F, Dhivakar CP. Aggregatibacter actinomycetemcomitans – pembunuh gigi? J Clin Diagnosis Res . 2014; 8 (8): 13–16. Tersedia dari: ncbi.nlm.nih.gov/
- Malheiros V, Avila-Campos M. Aggregatibacter actinomycetemcomitans dan Fusobacterium nucleatum dalam biofilm subgingiva pasien Brasil dengan dan tanpa penyakit periodontal: perbandingan dua metode deteksi . Odontol. Sanmarquina 2018; 21 (4): 268-277. Tersedia di: docs.bvsalud.org/
- Ardila C, Alzate J, Guzmán I. Asosiasi Aggregatibacter actinomycetemcomitans dan mikroorganisme kompleks merah dengan parameter klinis pada pasien dengan periodontitis kronis. AMC , 2010; 14 (3). Tersedia di: scielo.sld
- Díaz J, Yáñez J, Melgar S, lvarez C, Rojas C, Vernal R. Virulensi dan variabilitas Porphyromonas gingivalis dan Aggregatibacter actinomycetemcomitans dan hubungannya dengan periodontitis. Pdt. Klin. periodontik implantol. rehabilitasi. lisan . 2012; 5 (1): 40-45. Tersedia dalam: scielo.
- Flores R. Aggregatibacter actinomycetemcomitans. Pdt. infeksius . 2011; 28 (6): 579-580. Tersedia di: scielo.conicyt

